با گذشت 100 سال از واکسن سل هنوز قربانی می گیرد!
صد سال از شروع واکسینه کردن با واکسن سل می گذرد
با گذشت 100 سال از واکسن سل هنوز قربانی می گیرد!، خبری است که با وجود پیشرفت های علمی و فراگیر شدن واکسن هنوز در مورد سل وجود دارد.
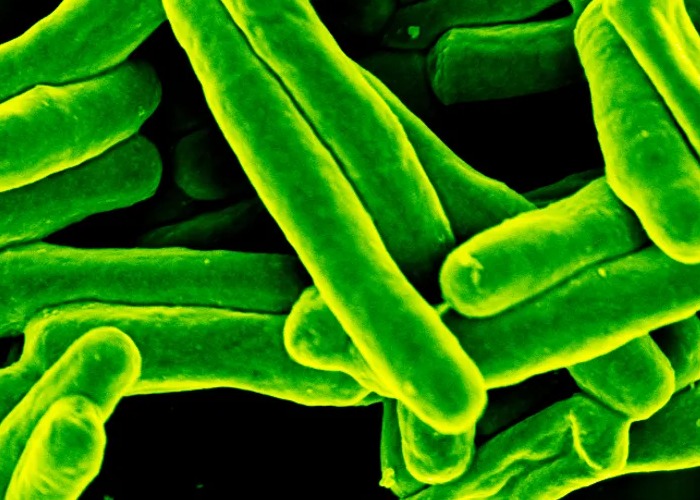
در سال ۱۹۲۱، اولین واکسن مؤثر سل (TB) بر روی انسان برای کمک به محافظت در برابر این بیماری کشنده استفاده شد. با این حال، ۱۰۰ سال بعد در سال ۲۰۲۱، بیش از ۱٫۶ میلیون نفر در سراسر جهان بر اثر سل جان خود را از دست دادهاند، طبق گفته سازمان بهداشت جهانی (WHO) که بار دیگر آن را به مرگبارترین عفونت تبدیل میکند. اکنون گزینههای جدید واکسن برای کمک به توقف این قاتل تاریخی ضروری است.
سل توسط باکتری مایکوباکتریوم توبرکلوزیس ایجاد میشود و با استنشاق قطرات تنفسی منتشر شده توسط افراد آلوده هنگام سرفه یا عطسه منتشر میشود. این قطرات میتوانند برای مدت طولانی معلق باقی بمانند، به این معنی که آلودگی حتی پس از خروج فرد آلوده از اتاق همچنان یک خطر باقی میماند. این بیماری بیشتر ریهها را درگیر میکند، اما در برخی موارد میتواند به نواحی دیگر مانند غدد، استخوانها، کلیهها و سیستم عصبی نیز حمله کند. اگرچه سل در صورت عدم درمان اغلب کشنده است، اما با آنتیبیوتیکها و داروهای ضد میکروبی قابل درمان است.
در اوایل قرن بیستم، سل یکی از شایعترین علل مرگ و میر، به ویژه در میان جوامع فقیرتر در مناطق تنگ شهری بود. سپس، در سال ۱۹۲۱، آلبرت کالمت و ژان ماری کامیل گورین واکسن سل خود – واکسن Bacillus Calmette-Guérin (BCG) را ساختند و از آن بر روی انسان (نوزادی که در تماس نزدیک با یک بیمار مبتلا به سل بود) استفاده کردند. این اولین واکسن مؤثر برای محافظت از ریهها در برابر سل بود و از آن زمان به واکسن استاندارد تبدیل شدهاست.
توسعه آهسته واکسنهای جایگزین جدید ناشی از عدم علاقه نیست. در حال حاضر بیش از ۱۰ واکسن سل در حال توسعه است که برخی از آنها به پایان مرحله آزمایش بالینی نزدیک میشوند. نکته اینجاست که طبق اظهارات فرانک کوبلنز، استاد بهداشت جهانی در دانشگاه آمستردام و مؤسسه سلامت و توسعه جهانی آمستردام (AIGHD)، “تحقیق و توسعه واکسن علیه سل به دلیل دانش محدود ما با مشکل مواجه شدهاست. پاسخهای ایمنی محافظتی، پیشآگهی ضعیف اثربخشی در انسان از مدلهای حیوانی و فقدان همبستگیهای حفاظتی (پاسخ ایمنی مورد نیاز برای ایجاد حفاظت)».
این اساساً منجر به ریسک بالاتری میشود که شامل آزمایشهای بزرگ و پرهزینه در دورههای طولانی است. کوبلنز افزود: اساساً ما نمیدانیم که آیا واکسنها تا پایان فرایند کارآزمایی بالینی کار میکنند یا خیر، که به معنای خطر بالا، هزینه بالا است.
با وجود این مشکلات، نشانههایی از امید در افق دیده میشود. یک رویکرد بالقوه شامل یک مسیر جایگزین برای تحویل واکسنهای ناقل BCG است. این شامل آنتیژنهای منفرد است که توسط ناقلهای ویروسی یا همراه با یک ادجوانت، مادهای که برای کمک به ایجاد یک پاسخ ایمنی قویتر از واکسن استفاده میشود، و خود M. tuberculosis اصلاحشده ژنتیکی زنده میشود.
نمونههایی از واکسنهای رقیب عبارتند از M72/ASO1، یک واکسن کمکی که تاکنون محافظت مؤثری در میان بزرگسالان آلوده نشان دادهاست و در آزمایشی با حدود ۳۵۰۰ شرکتکننده در کنیا، آفریقای جنوبی و زامبیا استفاده شدهاست. این واکسن پس از سه سال پیگیری ۵۰ درصد محافظت در برابر عفونت سل را نشان داد و با موفقیت روی ۴۰۰ فرد مبتلا به HIV آزمایش شد.
یکی دیگر از رقبای پیشرو یک واکسن روسی به نام GamTBVac است که وارد فاز ۳ کارآزمایی بالینی با ۷۰۰۰ شرکت کننده شدهاست و انتظار میرود نتایج را در حدود سال ۲۰۲۵ گزارش کند. همچنین VPM1002، یک واکسن زنده نوترکیب BCG وجود دارد که شامل استفاده از یک سویه زنده و ضعیف شدهاست. باکتریهایی که باید نتایج آزمایشات در نوزادان و پیشگیری از عود در بزرگسالان را پس از دو سال گزارش کنند.
گزارش جهانی سل ۲۰۲۲ سازمان جهانی بهداشت را میتوانید در اینجا بیابید.